A azoospermia ainda é fértil?
Azoospermia é a ausência de esperma quando nenhum esperma é encontrado durante os testes de sêmen de rotina. Deve ser difícil ter um filho nessa situação.
A azoospermia é mais comum em clínicas de andrologia de centros reprodutivos. Estudos mostraram que a azoospermia é responsável por aproximadamente 10%-15%. Simplificando, um em cada dez homens inférteis pode ser azoospérmico.
O diagnóstico e tratamento da azoospermia é um pouco problemático e requer várias idas ao hospital. Encontrar a causa e tratá-la de acordo ainda pode levar à concepção.

Vários exames só podem ser confirmados
Geralmente, é necessário passar por pelo menos três exames de sêmen e centrifugar o sêmen e, em seguida, verificar se nenhum espermatozóide pode ser encontrado no sêmen a cada vez para julgar que é azoospermia.
O médico também verificará se existem condições especiais, como "ejaculação retrógrada" e "ausência de sêmen", caso contrário, pode-se determinar que é azoospermia.

Encontre o motivo após o diagnóstico
Depois de confirmar que é azoospermia, você precisa fazer alguns exames para ver porque não há espermatozóides no sêmen. Os principais exames são:
1. Físico
O andrologista reprodutivo primeiro realizará um exame físico no paciente e se concentrará no exame do sistema reprodutivo, como testículo, epidídimo e ducto deferente.
2. Bioquímica do plasma de sêmen
Principalmente analisando os componentes do sêmen para julgar preliminarmente se o duto de transporte do sêmen está desobstruído.
3. Hormônios sexuais e cromossomos
Esses exames precisam tirar sangue principalmente para verificar se o nível de hormônios sexuais e cromossomos estão normais.
4. Ultrassônico B
Quando necessário, o ultrassom B do sistema reprodutivo, especialmente o ultrassom B transretal, pode ser usado para entender a situação da próstata e vesículas seminais, ductos ejaculatórios que transportam sêmen e outras partes.
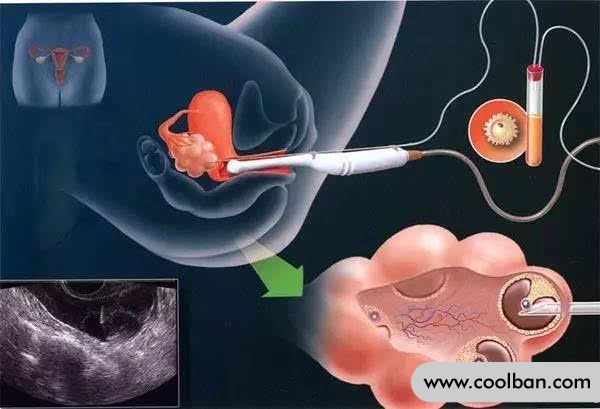
5. Biópsia testicular
Se nenhuma anormalidade óbvia for encontrada nos exames necessários, os pacientes que são inicialmente considerados "azoospermia obstrutiva" podem ser submetidos à biópsia testicular para verificar as condições relacionadas à produção de esperma testicular.

Se você encontrar esperma, há esperança de ter filhos
Para encontrar espermatozóides, é necessário contar com "biópsia testicular".
A biópsia testicular é uma pequena operação sob anestesia local para remover um pouco de tecido testicular para patologia. Uma biópsia testicular pode identificar algumas causas de azoospermia, como um problema com a produção de esperma ou um bloqueio nos ductos que transportam o esperma. No dia da biópsia, você pode descobrir se há espermatozoides maduros no tecido testicular.
Uma biópsia testicular não é apenas um teste, mas também parte do tratamento. Um resultado melhor para as pacientes é que “espermatozoides mais maduros podem ser vistos na biópsia testicular”, indicando que existem espermatozoides que podem permitir que a mulher conceba. Neste caso, a mulher deve ir ao centro reprodutivo o mais rápido possível, se as condições estiverem reunidas, o esperma será usado para a gravidez por FIV.
Existem outras maneiras de encontrar esperma
Em pacientes com azoospermia, a biópsia testicular confirmou que não há espermatozóides maduros no testículo. Se a estrutura produtora de espermatozóides existir, se o paciente concordar, pode-se tentar o tratamento com drogas promotoras de espermatozóides. Geralmente 6 Um pequeno número de pessoas pode produzir uma pequena quantidade de esperma após um mês ou mais para realizar a fertilização in vitro para conceber uma criança.
Outra maneira é ir a um hospital qualificado para "incisão testicular e extração microscópica de espermatozóides", ou seja, procurar uma quantidade muito pequena de espermatozóides no tecido testicular sob o microscópio e, em seguida, realizar a gravidez assistida por fertilização in vitro.
Se ainda não houver esperma maduro após exames repetidos, recomenda-se não continuar o tratamento, mas solicitar inseminação artificial ou fertilização in vitro no banco de esperma regular local.